Uno de los temas más controvertidos de las reformas del presidente López Obrador ha sido la creación del INSABI. Este nuevo organismo sustituyó al Seguro Popular y tiene como objetivo atender de manera gratuita a las personas sin acceso a la seguridad social sin cobrar cuotas y buscando universalidad. Sin embargo, el sistema de salud de la 4T ha sido blanco de críticas por parte de la oposición y ex funcionarios del gobierno. Algunas de ellas refieren a la falta de medicamentos para enfermedades como el cáncer y a la falta de reglas de operación y recursos para el INSABI.
El exsecretario de Salud Julio Frenk ha defendido al Seguro Popular en diferentes foros, argumentando que su desaparición será “fatal” y que el INSABI es un “retroceso de 40 años”. Para poder evaluar los recientes cambios, sería oportuno hacer varias preguntas. ¿Fue el Seguro Popular —y de manera más general, el Sistema de Salud— la panacea planteada por sus actuales defensores? ¿Cuál es el estado del servicio de salud que encontró la 4T al asumir el poder? Para contestar estas preguntas, presentamos algunas estadísticas de la Encuesta Nacional de Salud y Nutrición (ENSANUT) 2018, que pueden ser una buena línea base para evaluar los avances a futuro.

Ilustración: Víctor Solís
Un sistema de salud segmentado
Según el CONEVAL la carencia por acceso a la salud bajó en los últimos diez años a menos de la mitad, de 38.4 % en 2008 a 16.2 % en 2018, principalmente a causa del aumento al doble de las personas afiliadas al Seguro Popular en el mismo periodo, condición suficiente para superar la carencia según la metodología de cálculo.1
De acuerdo con la Ensanut, en 2018 el 54.3 % de los usuarios de salud se atendían usualmente en alguna clínica de la SSA, el 15.5 % en el IMSS, el 13.4 % con médicos privados, el 7.5 % en consultorios de farmacias, y el restante 9.3 % en el ISSSTE, IMSS-Prospera u otros organismos. El 60.6 % de los mexicanos reportaron estar afiliados en el Seguro Popular, el 17.8 % en el IMSS, el 2.2 % en el ISSSTE, y 17.6 % menciona no estar afiliado a ningún esquema. Tal distribución está sesgada según estrato social: en el quintil más pobre, el 75 % de la población estaba afiliada al Seguro Popular y sólo 5 % al IMSS, mientras que, en el quintil más rico, el porcentaje del Seguro Popular era de 32 %, y el IMSS alcanzaba al 35 %.
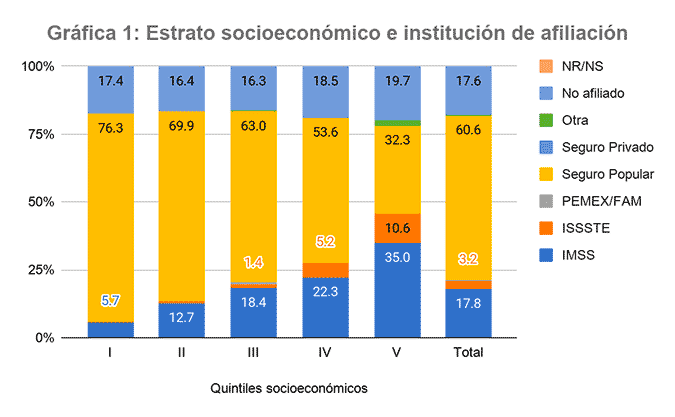
Fuente: Elaboración propia con base en la ENSANUT 2018.
Esto quiere decir que la mayoría de la gente que tiene algún nivel de acceso a los servicios de salud lo hacía por medio del Seguro Popular. Sin embargo, al cruzar las respuestas anteriores se encuentra que sólo el 79 % de los afiliados al Seguro Popular suele atenderse en hospitales y clínicas de la SSA, mientras el 14.3 % de los afiliados lo hace en consultorios privados o de farmacias. Aunque estos últimos eran beneficiarios, por diversas razones decidían no atenderse ahí.
Ineficiencias y precariedad en el uso de los servicios
Al profundizar en los datos, apreciamos que el ejercicio del derecho a la salud se daba en condiciones de gran desigualdad y —en muchos casos— precariamente. En 2018, seis de cada diez personas declararon que, durante su última enfermedad, tuvieron que pagar por sus medicamentos. Al contrastar entre usuarios de diferentes sistemas, se tiene que el 63.9 % de los afiliados al Seguro Popular lo hicieron, frente al 52 % de los del IMSS y el 28.3 % de los del ISSSTE.
En promedio, los usuarios de salud pagaban 471 pesos por los medicamentos, casi 30 % del valor de la canasta alimentaria básica en 2018. Pero este dato empeora para los usuarios del Seguro Popular más pobres: mientras que los afiliados al IMSS o aquellas personas sin afiliación a alguna institución de salud, y que se ubican en el 20 % más pobre (quintil I), pagaron en promedio 230 pesos, los del Seguro Popular pagaron 396 pesos. Lo anterior pareciera indicar que las condiciones de acceso a la salud de los beneficiarios más pobres del Seguro Popular son significativamente peores que las de sus pares de estrato social, pero que se encuentran en el IMSS, o aquellos sin afiliación.
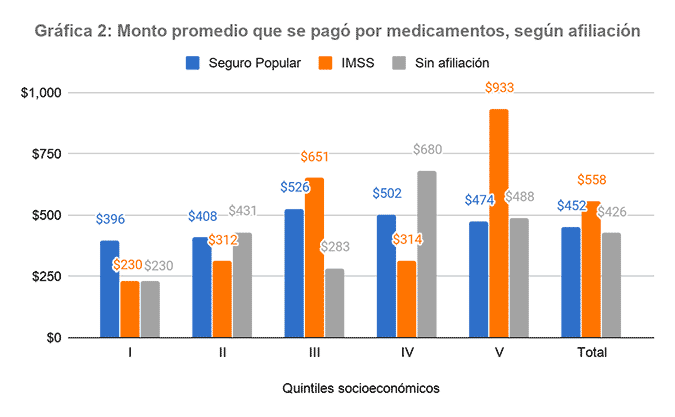
Fuente: Elaboración propia con base en la ENSANUT 2018.
Además de los costos por medicinas, los usuarios también tienen gastos para trasladarse al centro de salud y por otros exámenes. En promedio, los usuarios pagan 100 pesos para trasladarse a recibir el servicio. Es importante resaltar que el quintil más pobre paga 132 pesos —arriba de la media. Ello puede deberse a que la accesibilidad efectiva en localidades rurales y marginadas es mucho más limitada que en otras zonas urbanas y, por lo tanto, el traslado puede ser relativamente más caro.
En términos de las razones que explican por qué las personas que sufrieron su último padecimiento médico no se atendieron con personal de salud, se encuentra que alrededor de cuatro de cada 10 usuarios no lo consideró necesario (posiblemente no fue algo grave). Sin embargo, de los usuarios que reportaron otras razones, la Gráfica 3 muestra que los usuarios del Seguro Popular tenían en 2018 menos disponibilidad física y/o menores posibilidades económicas que imposibilitaron el acceso al servicio en comparación a sus contrapartes del Seguro Social.
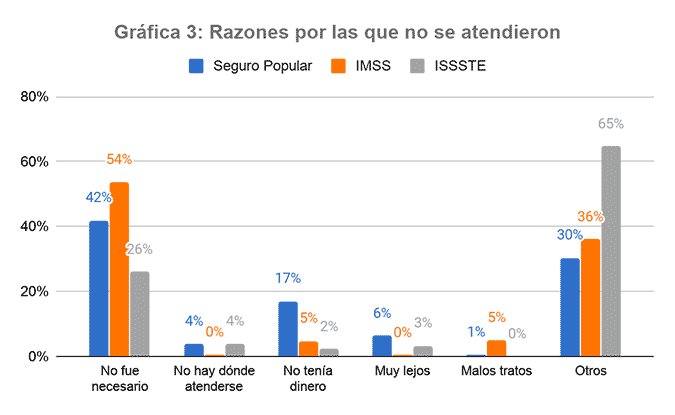
Fuente: Elaboración propia con base en la ENSANUT 2018.
Al preguntar a las personas que estuvieron hospitalizadas entre 2017 y 2018, el 44.6 % se atendió en centros de salud y hospitales de la SSA, el 26 % en el IMSS, el 23.4 % con médicos privados, y el 6.6 % restante en otros sistemas. El 8.8 % de los afiliados al Seguro Popular declaró que — aunque estaban asegurados— el programa no financió esa atención. Ello es consistente con la respuesta del 10 % de los afiliados al Seguro Popular hospitalizados que declararon que, si tuvieran la oportunidad, no regresaría a ese mismo lugar para la intervención. Al preguntarles la razón, dos terceras partes de las razones de los inconformes están también relacionadas con calidad, disponibilidad física y económica: malos tratos, servicio caro, falta de materiales, lejanía del hogar.
Preferencias y percepciones de los usuarios
Finalmente, la Ensanut recauda información sobre las percepciones y preferencias de los usuarios de servicios de salud. Existen diversos factores que determinan la razón principal de por qué una persona se atiende en cierto servicio de salud (desde clínicas públicas, hasta consultorios de farmacias o privados): el más importante es la cercanía de la clínica, ya que el 36.5 % de los usuarios contestó que este fue el motivo principal; el siguiente factor fue la afiliación, donde el 33 % declaró que este elemento fue determinante; el tercer factor más importante es la atención hacia el paciente, donde 22 % declararon que éste fue también importante.
En general, se tienen percepciones muy distintas sobre el tiempo de espera una vez que se está en el centro de salud o clínica. El 35.7 % de los entrevistados piensa que es muy largo o largo, el 27 % piensa que es regular, y el 37 % piensa que es corto o muy corto.
Prioridades a futuro
Es claro que el programa Seguro Popular fue exitoso aumentando la cobertura a un segmento de mexicanos que en ese momento no tenía ningún tipo de acceso a la salud. Sin embargo, el acceso real y efectivo sigue siendo muy limitado: el desabasto, los gastos de bolsillo de las personas en medicinas, la no cobertura de ciertos tratamientos, la prevalencia de consultorios en farmacias y privados, no son fenómenos surgidos de manera espontánea en el último año. Son problemáticas históricas que caracterizan la desigualdad de derechos que muchos mexicanos enfrentan día a día.
Sin embargo, las cosas tampoco van a cambiar por decreto: la universalidad en el sistema de salud requiere mucho más recursos que los que el nuevo gobierno está asignando. Requiere: 1) una mayor inversión en infraestructura pública, específicamente en hospitales de la SSA, que son los más usados; 2) mayor eficacia abasteciendo medicinas en los lugares más pobres o, en su defecto, apoyos directos para reducir los gastos de bolsillo; igualmente, 3) ir homologando con criterios claros los tres grandes sistemas (IMSS, INSABI e ISSSTE) de manera que la calidad, disponibilidad física, abastecimiento y tiempos de atención sean más similares. Sólo así se podrá generar mayor igualdad en la salud.
Diego Alejo Vázquez
Maestro en Economía por El Colegio de México y Gerente de Investigación de Oxfam México.
Máximo Ernesto Jaramillo-Molina
Doctor en Ciencia Social por El Colegio de México y economista por la Universidad de Guadalajara.
1 Otras metodologías, como el Método de Medición Integrada de la Pobreza (MMIP), que no considera al Seguro Popular como suficiente para superar la pobreza en la dimensión de acceso a la salud, reportan cambios marginales en la carencia. Ver aquí.